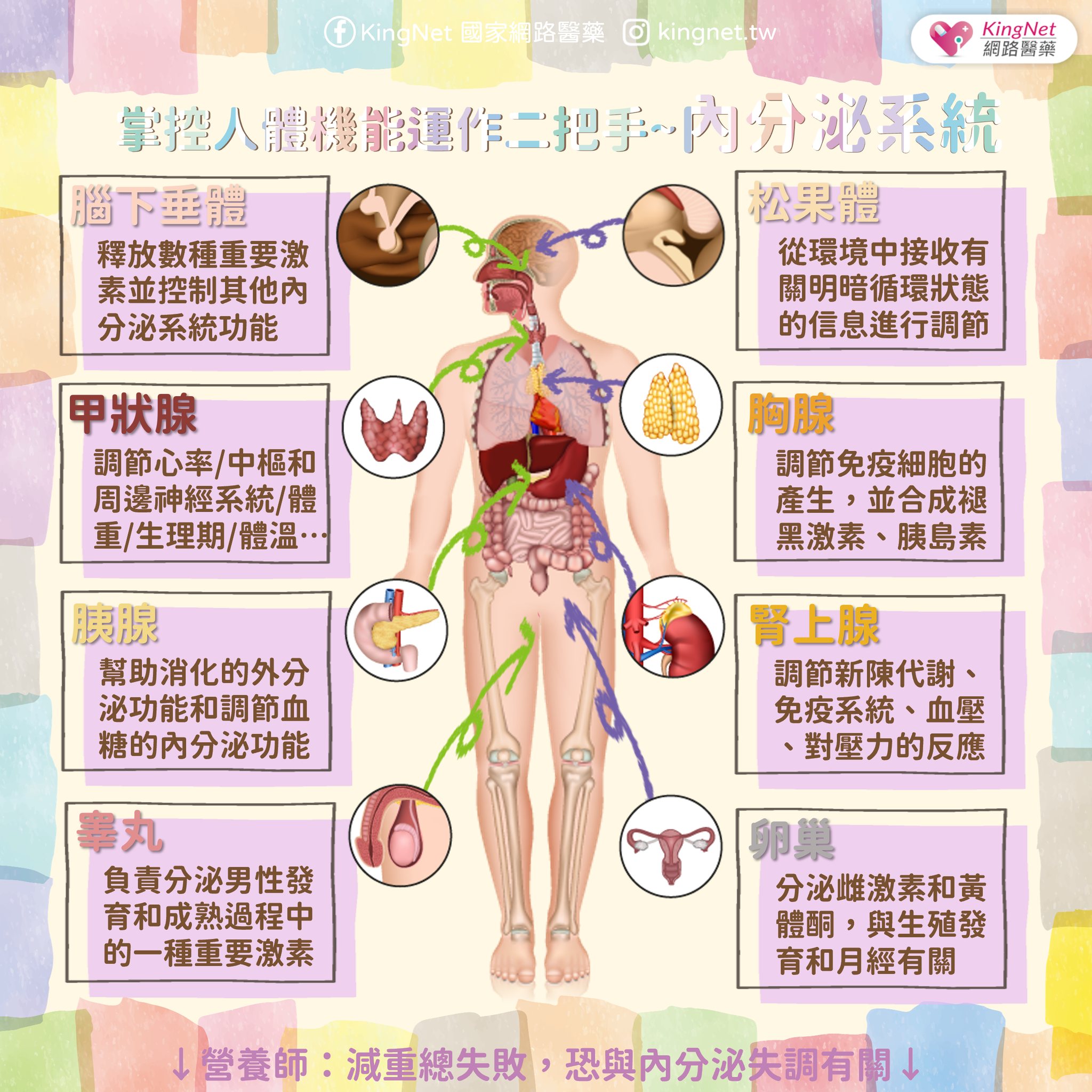
胰臟的構造與功能──
胰臟為一扁平長形的腺體,長約20公分,寬約2公分,重約80公克。位於左上腹部的後腹膜腔,在胃的後面,與十二指腸連接。可分三部份:頭部、體部及尾部。頭部指的是靠近十二指腸的部份;中央的位置是體部;尾部為尖細形的末端部份。胰臟同時具有外分泌腺体及內分泌組織。主要的功能為:外分泌腺体可分泌消化性酵素,幫助進行醣類、蛋白質、脂肪的消化作用;內分泌組織又叫胰島,可分泌胰島素,胰島素的分泌,而胰島素則與血糖的調節代謝有關。
胰臟癌型態及成因──
約90%的胰臟癌為腺癌,源自胰臟的外分泌腺體,這種腺體會分泌胰消化酵素來幫助消化。胰臟癌主要長在胰臟頭部,佔60%,體部約15%,5%在尾部,其餘的20%則可能侵犯整個胰臟。在胰臟的癌細胞可以直接侵犯(或經由淋巴轉移到)周圍的組織如:胃、小腸、十二指腸、膽管、脾臟、大腸、等,也可經由血管或淋巴轉移到肝臟及肺部等。
據流行病學研究,在歐美胰臟癌發生率甚高,每十萬人口,約有十人的發病率。台灣每年因此癌死亡人數亦達800人。性別方面,男性較女性好發,約為1.5倍。發生的年齡通常介於60∼65歲之間。吸菸、喝酒、飲食太油膩與胰臟癌關係至鉅,癮君子罹患此癌的高於常人2∼3倍。
曾經受部份胃切除、慢性胰臟炎及糖尿病的患者,較易罹患,而胰臟癌本身也可能造成慢性胰臟炎及糖尿病,三者關係密切。相反的,有過敏性疾病病史的人,包括氣喘病等似乎具有保護作用,比較不易罹患胰臟癌。扁桃腺切除者,罹患胰臟癌的機會也較少。這些可能表示免疫在胰臟癌的發生具有關連。
胰臟部位深藏,腫瘤勢必到相當大程度才會出現症狀。常見的症狀為上腹疼痛、黃疸、體重銳減及糞便呈灰白色為胰臟癌典型病徵,次為食慾不振、噁心、嘔吐、疲倦及發燒等。腹痛比背痛更常見,持續數月。其痛的特點與姿勢有關,平躺或伸直脊柱時會加劇,因此患者痛時常使脊柱彎曲,整個身體呈屈縮狀。
黃疸是因胰臟頭部的癌症壓迫總瞻管所造成。體部或尾部祇有少數會有黃疸,這也可能要懷疑已轉移到肝臟所致。
高危險群的病人──
胰臟癌發生的年齡通常較大,通常在60歲以上。男性居多。吸菸者比不吸菸者有2至3倍的機會罹患胰臟癌。喝酒與胰臟癌的發生有關。飲食中攝取肉類或脂肪比例偏高者。糖尿病的病人,長年接觸化學藥品(石油產品或各種化學溶劑者),容易發生胰臟癌。
胰臟癌的診斷──
胰臟癌之半數患者會出現黃疸,利用超音波可判定是否阻塞所引起的。但超音波的缺點是無法與其他腫塊像慢性胰臟炎作鑑別診斷。其穿透常受患者本身之肥胖、腸氣或腹水等影響,無法獲得高品質影像。胰臟癌每當診斷出來,多已無法切除治療。因此吾人努力重點希望能發現血清指標,期能早期偵測到這些病患,以利治療。
胰臟癌的症狀──
胰臟癌的症狀,最常見的症狀是上腹疼痛,右上腹疼痛表示病變可能在胰臟頭部,左上腹疼痛表示病變可能在胰臟尾部。一半以上的病人會發生嚴重的黃疸,食慾不好與急速的體重減輕,皮膚變黃,茶色尿液,皮膚癢,這是因為腫瘤壓迫總膽管亦或癌細胞侵犯到肝臟所造成,當胰臟癌逐漸變大,會阻塞膽管,阻塞膽汁的流出,因此大便沒有黃的顏色,而變成灰白色。其他常見的還包括噁心、嘔吐、腹瀉、便秘、疲倦等。
預後及追蹤──
胰臟癌是一個高度惡性的疾病,約90%的病人無法以手術根除治療,整體而言,五年的存活率低於5%。胰臟癌的病人經過手術治療後,仍須持續做追蹤檢查,檢查的項目包括:抽血、腫瘤指標、胸部X光、超音波或電腦斷層檢查。病人如有黃疸出現或是腹水產生,通常代表了胰臟癌的復發。
研究及展望──
胰臟癌的預後非常差。未治療者的壽命平均為三、四個月,接受切除治療者可達十二個月以上,五年存活率不到3%以上。欲改善其預後及早日發現,須從兩方面著手,首先應積極發展更可靠的血清指標。同時對高危險群的患者包括年達60歲以上、吸菸及新近發生糖尿病者,均應進行篩檢,期能早作診斷。預防之道,仍不外不吸菸、少喝酒、輕油膩及多吃蔬菜水果。
胰臟癌在目前病因尚不清楚的情況下,預防工作並不容易做到。但所有的癌症都是越早發現,越早治療,效果越好。對於包括抽菸者、酒精使用者、飲食中攝取肉類或脂肪比例偏高者、糖尿病的病人等高危險群的病人,最好能做定期的檢查,以期早期發現、早期診斷、早期治療。
治療──
胰臟癌的治療,不外為外科手術治療、化學治療及放射治療三種。療效以外科切除較佳,五年存活率可達30%以上。不幸的是,可切除的病例不到20%。無法切除的病人,則視症狀有時需作緩解手術。除了手術儘量切除病變外,也可施以放射及化學合併輔助治療,以提高治療率。
診斷──
除了上述的症狀可以提供診斷的參考外,還需做身體檢查及了解病人的詳細病史。其相關的檢查包括:
抽血檢驗:
有些病人會有貧血的現象,血清澱粉脢(Amylase)及鹼性磷酸脢(ALK-P)也會上升。
腫瘤標記:
偵測胰臟癌的腫瘤標記有二:CEA及CA19-9。但此兩項檢查的特異性不高,目前多用於追蹤檢查的參考。
腹部超音波檢查:
以超音波觀察腹部器官有無異常情形。
內視鏡逆行性膽囊膽管胰臟攝影(ERCP):
這種檢查是把十二指腸內視鏡放到十二指腸的胰膽管共同開口處後,再經由一條導管,將照影劑打入膽胰管中,然後再做X光照影,以了解胰臟有無異常情形。
電腦斷層攝影(CT)、正子放射斷層攝影(PET)或核磁共振(MRI)檢查:
檢查及觀察腫瘤本身及腫瘤與鄰近器官有無異常情形及相關的訊息。
分期──
依美國癌症醫學會﹝AJCC﹞ 所提出的分期如下:
第 I 期 :癌細胞尚局限在胰臟
第 II 期 :癌細胞已侵犯鄰近的器官,但無淋巴結的轉移
第 III 期 :已有淋巴結的轉移,但尚無遠處的轉移
第 IV 期 :已有遠處的轉移
治療──
手術
胰臟癌,以手術切除為最優先考量。胰臟頭部的胰臟癌通常是部分胰臟及十二指腸切除術。胰臟體部及末部的癌症,多作部分的尾端切除。胰臟全切除術會造成內分泌和外分泌功能喪失,嚴重影響營養及代謝方面的問題,很少進行。原則上若能保留20%的胰臟,並不會造成內分泌或外分泌失調。開刀治癒疾病的機率不大,只有約20-25%的病人有可能做根治性的切除,但對於延長生命,手術仍有其必要。
放射線治療
當胰臟癌腫瘤無法完全切除或是已有淋巴腺的轉移時,可加作放射線治療,一般照射劑量約在5500~6000cGY,目前可合併化學治療。但此治療對整體的存活並無太大的幫助。
化學治療
傳統的化學治療對於胰臟癌的控制並無太大的幫助。常用的藥物5-Fluorouracil(5-FU),但其反應率很少超過25%。新藥Gemcitabine,為一個新的治療胰臟癌的藥品,但它並不能根治胰臟癌,但可於減輕疼痛、稍稍延長存活期。
疼痛控制
約有70%的胰臟癌病人會有疼痛問題發生,而疼痛控制是一個相當大的問題,常須要使用嗎啡才能控制疼痛。有時醫師可做神經叢阻斷治療來減輕疼痛。