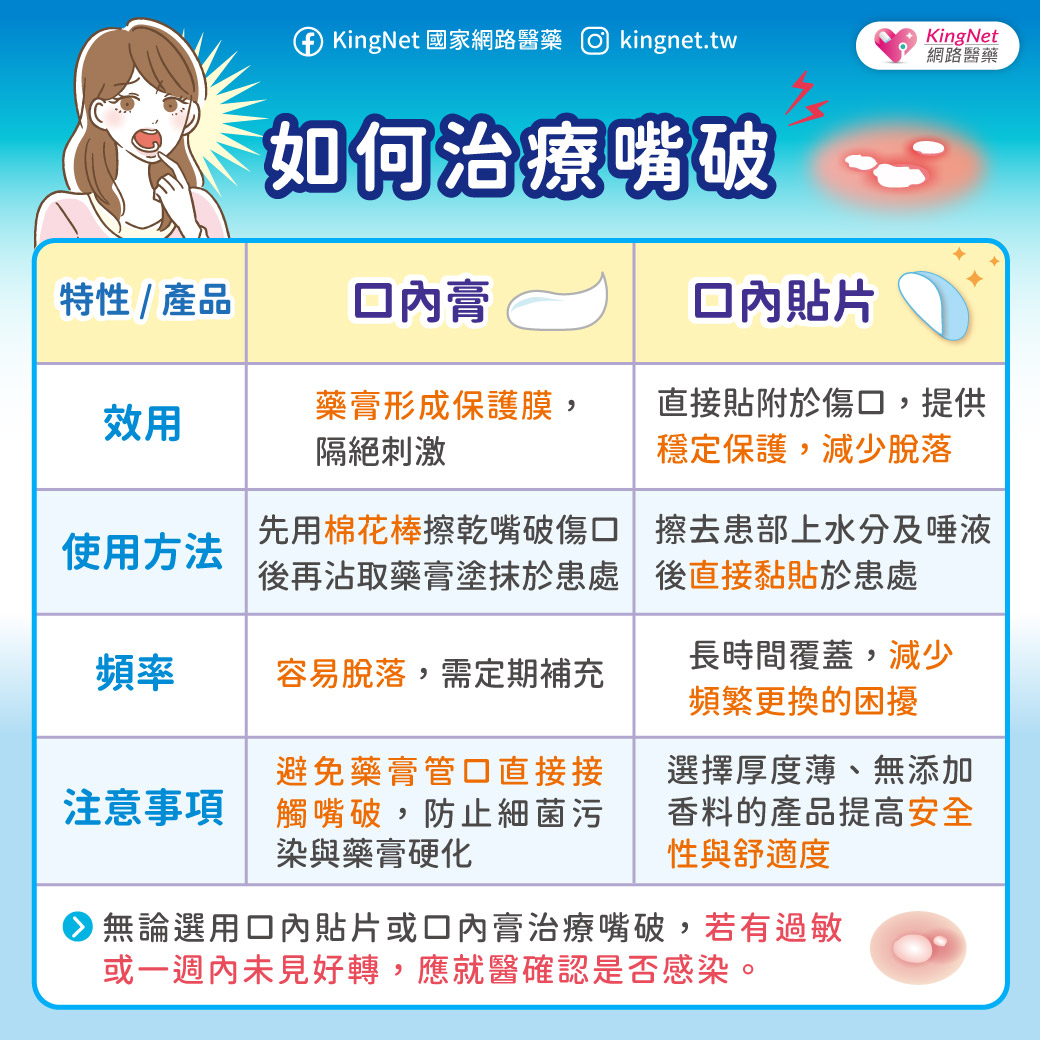
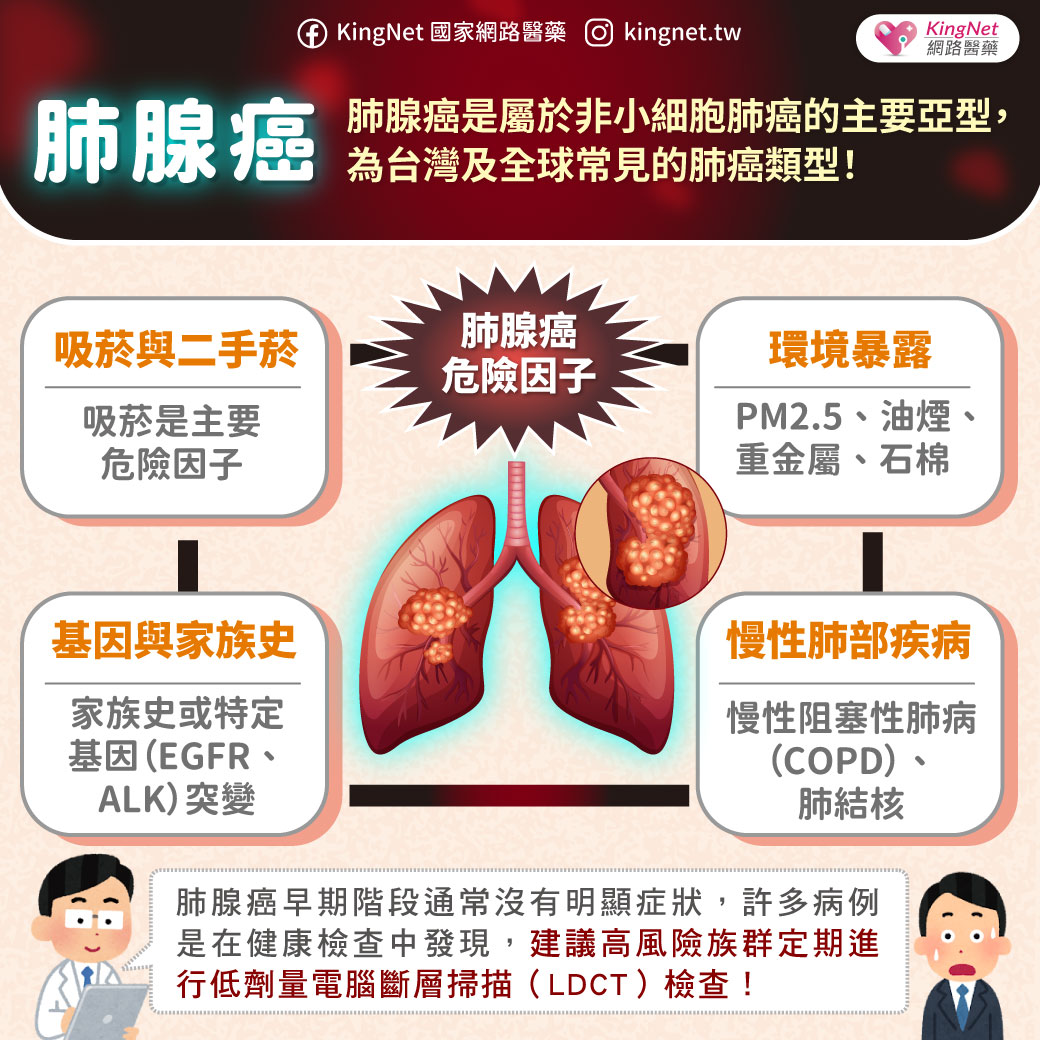
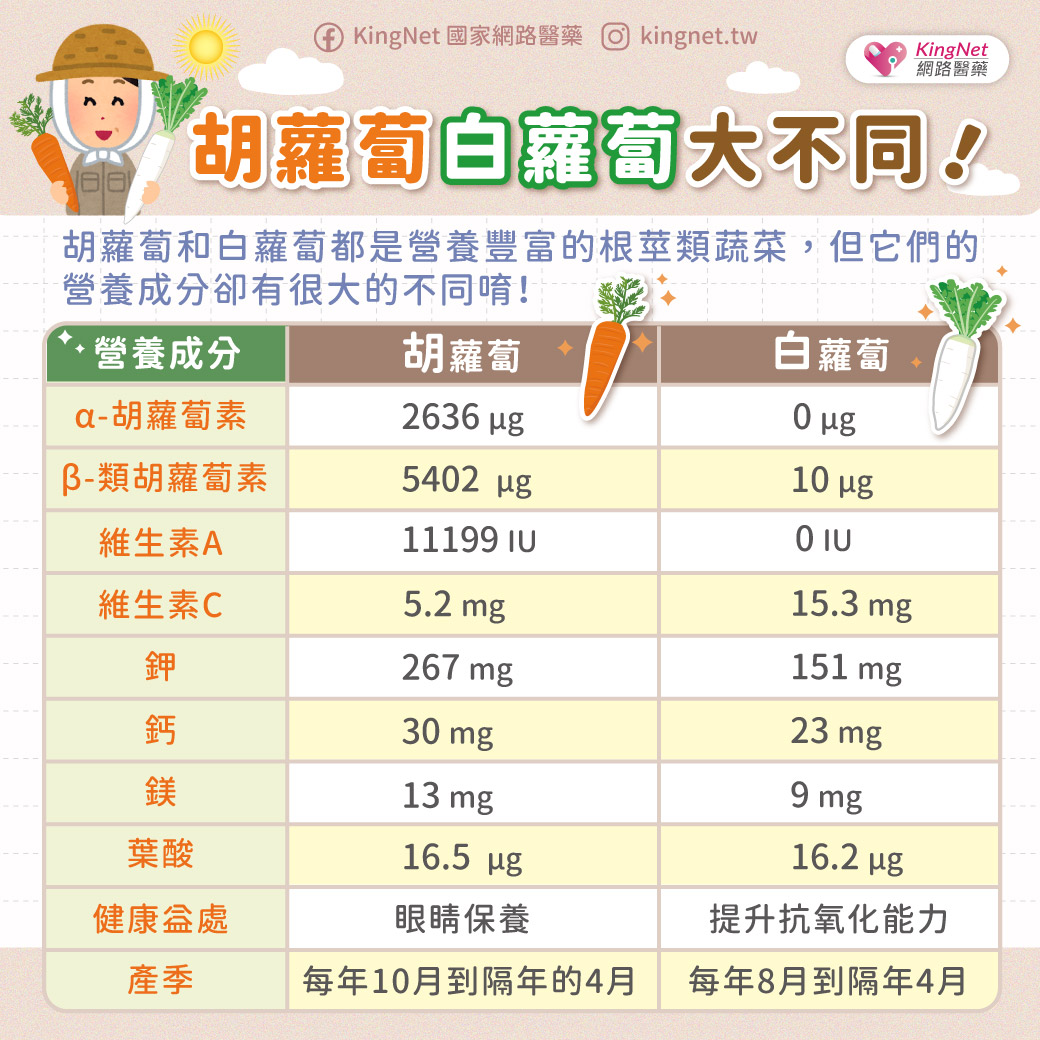
痛風是慢性病,不治療會要命!
什麼是痛風?
大部分的人都認為只要血中尿酸濃度過高,再加上關節疼痛,就是痛風發作。其實不然,痛風的急性發作,乃是因為血中尿酸濃度過飽和後,形成尿酸結晶並沉澱在關節腔中,經由免疫細胞的吞噬後,引發一連串的發炎反應所導致。由於這是一種發炎反應,因此會讓受侵犯的關節產生紅、腫、熱、痛等現象,尤其是腫和熱。假使關節酸痛,但沒有腫脹或發熱的現象,即使你的血中尿酸濃度過高,也不能診斷為痛風發作。因為痛風多發生於下肢關節,尤其是足部第一掌趾關節、足背、足踝及膝關節,如果以前沒有下肢關節的侵犯情形,第一次發作於手上的機會可說是微乎其微。
痛風好發於哪些人身上?
痛風本身具有遺傳性,台灣某些原住民的高發生率即與此有關。一般而言,痛風好發於中年男性族群,尤其是體重超過標準的男性身上,若有痛風家族史,則發病的年齡會降低很多。痛風幾乎不太會發生在停經前的女性身上,除非本身有痛風的家族史,或是合併了一些會造成高尿酸血症的其他疾病。
痛風和高血壓及糖尿病一樣,都屬於慢性病
大多數的痛風病患都以為痛風只有在發作時才需要治療, 當發作結束後,只要做好飲食控制,就不太會發作。事實上,痛風和高血壓、糖尿病一樣,都屬於慢性病,若只做飲食控制,將來發作的頻率和嚴重度將會逐年增加。痛風的發作,除了在關節腔外,尿酸結晶也可以慢性沉積在腎臟及身上其他的韌帶或軟組織之中。若不降低血中的尿酸濃度,長期的尿酸結晶沉積,會在關節處會形成所謂的痛風石,並造成相鄰骨骼的侵蝕及變形。若長期於腎臟沉積,則會造成腎臟的慢性破壞,若再加上於急性發作期所使用的止痛藥,則會加速腎臟的惡化,甚至需一輩子洗腎。
痛風的治療
痛風的藥物治療可以簡單的分成急性與慢性期兩個部分。急性期的治療藥物包含了秋水仙鹼及消炎止痛藥,兩者合併使用的效果比個別單一使用更好。由於所有的尿酸治療藥物中,只有消炎止痛藥會傷害胃部及腎臟,所以通常只在急性期時才需要服用,不需要連續使用。一般而言,在急性期是不可以使用降尿酸的藥物,因為此時若使用降尿酸藥物,有時反而會讓痛風發作加劇,通常要到不痛之後的慢性期,再開始長期服用降尿酸的藥物。降尿酸的藥物分為兩大類,一類是促進尿酸從腎臟排泄的藥,若腎功能不好,有腎結石的病史,或身上已長出痛風石時,則只能使用另一類抑制尿酸生成的藥物來降尿酸了。
駝背不是因為年紀大,而是因為僵質性脊椎炎不治療
什麼是僵直性脊椎炎?
僵直性脊椎炎是屬於血清陰性脊椎關節病變中的其中一種疾病。所謂的血清陰性脊椎關節病變,指的是病患血清中類風濕因子呈現陰性(正常)的一群脊椎關節病變,除了最典型的僵直性脊椎炎外,這一大類疾病還包含了乾癬性(牛皮癬性)關節炎,反應性關節炎(又稱做萊特氏疾病),以及和腸胃道發炎疾病(如:克隆氏腸炎、潰瘍性大腸炎)相關的關節炎。
血清陰性脊椎關節病變這一大類疾病,有一些共同的特徵:
(1)髂骶關節發炎。
(2)類風濕因子呈陰性反應。
(3)人類組織抗原基因HLA-B27多呈現陽性表現。
(4)著骨點發炎( Enthesitis)。
(5)有家族遺傳的現象。這類疾病最主要的組織病理變化,就是著骨點(Entheses,肌腱或韌帶附著於骨骼的附著點)發炎。
發炎起初會先造成著骨點處骨頭局部被侵蝕,之後隨著發炎的持續,造成發炎的肌腱或韌帶慢慢鈣化,進一步造成了由韌帶或肌腱所連結的關節或骨骼間因韌帶與肌腱鈣化所造成的連黏,而導致了臨床上脊椎骨骼連黏而活動受限制的狀況。
下背晨間酸痛, 常誤以為是工作過於辛苦所導致
人體從上到下,只要有肌肉或韌帶的地方,就有著骨點,而著骨點最多的地方,就在髂骶關節、脊椎以及胸骨柄的部分。所以一般典型的僵直性脊椎炎表現,都會因為髂骶關節處及腰椎的著骨點發炎,而以下背酸痛為最初的表現,由於此病好發於二十至三十歲的年輕男性,因此常被病患本身誤認為是前一天工作過度所造成,而延誤診斷與治療。僵直性脊椎炎的下背酸痛,多發生於長時間維持某種姿勢之後,因此大多數的病患多在早上睡覺剛起床時,或半夜睡到一半時症狀發作。不過這種症狀最大的特徵是會因為改變姿勢或活動過後而得到改善,與一般因工作、運動或姿勢不良所造成的肌肉酸痛不一樣,而這些因姿勢不良所造成的酸痛會因為休息而得到改善。僵直性脊椎炎的疼痛,除了在雙側臀部附近及下背部外,有時也會轉移到雙側大腿外側或後側,但幾乎不會向下超過膝蓋的高度。
僵直性脊椎炎的症狀,男女大不同
僵直性脊椎炎的疼痛,在年輕男性的表現較為典型,但是在女性身上,下背酸痛的症狀通常較男性病患輕微,而反覆陣發之游走性的周邊關節酸痛或腫脹的表現,在女性身上比男性病患則較為常見。有時在女性病患身上,只見到有周邊關節的疼痛,而見不到下背及臀部的典型表現,因此常有女性僵直性脊椎炎的病患被誤診為纖維肌痛症或是其他的疾病。
僵直性脊椎炎的診斷
不同於類風濕性關節炎在發病後兩年內若沒有治療,就開始出現關節變形的表現,僵直性脊椎炎的疾病進展相對緩慢許多,因此常常需要數年的時間才會在X光上發現明顯的關節發炎變化。由於僵直性脊椎炎發病的地方都是局部的著骨點或韌帶,因此血中的發炎指數常常不會升高,且病患的症狀和其血中的發炎指數高低也不成比例。僵直性脊椎炎的病患中,有90%以上的病患其人類組織抗原基因HLA-B27會呈現陽性反應,但HLA-B27並不是診斷僵直性脊椎炎的條件之一。目前診斷僵直性脊椎炎的條件,除了要有典型的症狀或腰椎活動及胸廓擴張受限外,必須再加上X光上要有明顯的髂骶關節發炎的變化,才可下這個診斷。有時,若病患有典型症狀,但若發病時間不久而無明顯的髂骶關節炎的X光變化時,則可以考慮安排全身的骨骼掃描,或髂骶關節處的磁振造影檢查,來做最後正確的診斷。
僵直性脊椎炎的治療
僵直性脊椎炎是一個慢性發炎的疾病,臨床上雖然不像類風濕性關節炎一樣進展迅速,但若不治療,不但影響平日睡眠與生活品質,發病二、三十年後也有可能變成駝背或是頸部僵硬無法左右轉向的變形。一般人以為只要吃消炎止痛藥控制症狀就可以,其實不然!治療僵直性脊椎炎如同治療類風濕性關節炎一般,以長期的病程調節藥物為主,當這類藥物的療效出現後,通常因為發炎得到控制,疼痛自然減少許多,而消炎止痛藥通常也不需要再繼續服用。少數病患對傳統的病程調節藥物無效,或是有副作用發生時,也可以使用治療中、重度類風濕性關節炎的腫瘤壞死因子拮抗劑來治療。雖然此類藥物效果強、副作用少,但目前僵直性脊椎炎的患者需自費使用,不過,健保局目前已考慮將重度僵直性脊椎炎納入此藥的健保給付範圍,以造福更多的重度患者。除了藥物治療之外,長期復健、適度的運動,尤其是游泳與時下流行的SPA,也對症狀的改善有很大的幫助。
正確診斷、正確治療,才可以避免長期的併發症
大多數的病患只有在疾病發作疼痛時才會找醫師求診,等到急性期過了之後就不再回到醫院追蹤治療。不管是痛風,還是僵直性脊椎炎,在西醫治療上已有長期與確定的療效,而對於來路不明的藥物,或無證實療效的偏方,千萬別拿您寶貴的身體健康去試驗。因此,只要是經過專科醫師正確的診斷,並配合專科醫師的治療,絕對可以讓症狀得到改善,並同時避免掉長期的併發症!